2052
โรคพิษสุนัขบ้า
โรคพิษสุนัขบ้า หรือโรคกลัวน้ำ (Rabies, Hydrophobia) หรือในภาษาอีสานเรียกว่า “โรคหมาว้อ” เป็นโรคติดเชื้อไวรัสจากสัตว์สู่คน (Zoonosis) จัดเป็นโรคติดเชื้อที่ร้ายแรงที่ยังไม่มีทางเยียวยารักษา ผู้ป่วยทุกรายที่มีอาการแสดงมักจะเสียชีวิตภายในเวลาเพียงไม่กี่วัน และในปีหนึ่ง ๆ จะมีผู้ที่เสียชีวิตจากโรคนี้อยู่พอสมควร (แต่ในระยะหลัง ๆ นี้ในประเทศไทยมีรายงานผู้ป่วยที่เสียชีวิตลดลงเหลือปีละไม่ถึง 10 ราย) ซึ่งผู้ป่วยมักมีประวัติถูกสุนัขกัดแล้วไม่ได้รับการฉีดวัคซีนป้องกันเพราะความรู้เท่าไม่ถึงการณ์ แต่โรคนี้สามารถป้องกันได้ด้วยการฉีดวัคซีนป้องกันโรคพิษสุนัขบ้าตั้งแต่ถูกสัตว์ที่มีเชื้อพิษสุนัขบ้ากัดใหม่ ๆ
องค์การอนามัยโลกรายงานว่า มีผู้เสียชีวิตจากโรคนี้ประมาณปีละ 35,000-50,000 ราย ซึ่งส่วนใหญ่จะเกิดในประเทศด้อยพัฒนาและกำลังพัฒนา โดยพบในประเทศอินเดียสูงสุดถึงประมาณปีละ 20,000 ราย ในขณะที่ประเทศที่พัฒนาแล้วอย่างในประเทศสหรัฐอเมริกานั้นพบได้เพียงประมาณปีละ 2 ราย
ในปีหนึ่ง ๆ มีคนที่ถูกสุนัขบ้าหรือสัตว์อื่น ๆ ที่สงสัยว่ามีเชื้อพิษสุนัขบ้ากัดหรือข่วน ที่ต้องได้รับการฉีดวัคซีนป้องกันเป็นจำนวนมาก ทำให้เสียค่าใช้จ่ายในเรื่องวัคซีนจำนวนมาก และนำความหวาดผวาหรือความวิตกกังวลมาสู่ครอบครัวของคนที่ถูกกัดมากมาย
สาเหตุของโรคพิษสุนัขบ้า
โรคพิษสุนัขบ้าเกิดจากเชื้อพิษสุนัขบ้า หรือ เชื้อไวรัสเรบีส์ (Rabies virus ซึ่งเป็น Lyssavirus type 1 ในตระกูล Rhabdoviridae) ที่อยู่ในน้ำลายของสัตว์เลี้ยงลูกด้วยนม ที่พบได้บ่อยที่สุด คือ สัตว์ในตระกูลสุนัข* (ทั้งสุนัขบ้านและสุนัขป่า เช่น หมาป่า หมาจิ้งจอก หมาใน) และสัตว์ตระกูลแมว (ทั้งแมวบ้านและแมวป่า) นอกจากนี้ยังอาจพบได้ในค้างคาว หมู วัว ควาย แกะ แพะ ม้า ลา อูฐ กระรอก พังพอน สกั๊ง และสัตว์ในตระกูลหนู (ทั้งหนูบ้าน หนูนา หนูป่า)
เชื้อพิษสุนัขบ้าจะเข้าสู่ร่างกายได้ทางบาดแผลบนผิวหนังที่ถูกสัตว์กัด ข่วน หรือเข้าผ่านทางรอยถลอกเล็ก ๆ น้อย ๆ ของแผลที่ถูกน้ำลายสัตว์ (แต่ถ้าผิวหนังเป็นปกติดี เชื้อจะเข้าไปไม่ได้) หรือเข้าผ่านทางเยื่อเมือกต่าง ๆ ได้แก่ เยื่อบุตา เยื่อบุจมูก เยื่อบุช่องปาก
นอกจากนี้ เชื้อยังอาจเข้าสู่ร่างกายได้จากการที่คนหายใจเอาละอองไอน้ำที่มีเชื้อโรคอยู่ (แต่ก็พบได้น้อยมาก เช่น การเข้าไปในถ้ำที่มีค้างคาวอยู่กันเป็นล้าน ๆ ตัว หรือเป็นเจ้าหน้าที่ในห้องแล็บที่ต้องทำงานเกี่ยวกับเชื้อไวรัสชนิดนี้) และมีรายงานด้วยว่า มีผู้ป่วยที่ติดเชื้อพิษสุนัขบ้าจากการปลูกถ่ายกระจกตาประมาณ 8 รายจากทั่วโลก และจากการปลูกถ่ายอวัยวะอื่น ๆ ประมาณ 3 ราย ซึ่งอาจเกิดจากผู้ป่วยเป็นโรคพิษสุนัขบ้าและไม่ได้รับการวินิจฉัยในตอนแรก
หมายเหตุ : ในบ้านเราสุนัขเป็นสาเหตุสำคัญของการเกิดโรคที่พบได้บ่อยที่สุดประมาณ 96% รองลงมาคือแมว ประมาณ 3-4% แต่ในประเทศที่พัฒนาแล้วแทบจะไม่พบว่าสุนัขและสัตว์เลี้ยงในบ้านชนิดอื่น ๆ เป็นสาเหตุของการเกิดโรค เนื่องจากมีการควบคุมการให้วัคซีนป้องกันโรคพิษสุนัขบ้าในสัตว์เลี้ยงอย่างเข้มงวดและไม่มีสัตว์จรจัด ซึ่งสัตว์ที่เป็นสาเหตุส่วนใหญ่มากกว่า 90% จะเป็นสัตว์ป่า เช่น สกั๊ง แรคคูน สุนัขจิ้งจอก
การก่อโรคของเชื้อพิษสุนัขบ้า
วิธีก่อโรคทั้งในคนและในสัตว์จะคล้ายคลึงกัน คือ เมื่อเชื้อพิษสุนัขบ้าจากน้ำลายสัตว์เข้าสู่ร่างกายทางบาดแผลแล้ว เชื้อจะอยู่บริเวณกล้ามเนื้อที่ใกล้บาดแผลนั้นแล้วแบ่งตัวเพิ่มจำนวนมากขึ้น แล้วจึงเดินทางเข้าไปสู่เส้นประสาทส่วนปลายที่เลี้ยงกล้ามเนื้อนั้น ๆ จากเส้นประสาทส่วนปลาย เชื้อจะเดินทางต่อไปเพื่อไปยังไขสันหลัง (อัตราความเร็วในการเดินทางประมาณวันละ 12-24 มิลลิเมตร) เมื่อเชื้อเข้าสู่ไขสันหลังได้แล้ว ผู้ป่วยจะเริ่มแสดงอาการ (ระยะอาการนำของโรค) จากไขสันหลังเชื้อก็จะเดินทางเข้าสู่สมองอย่างรวดเร็วในอัตราความเร็วประมาณวันละ 200-400 มิลลิเมตร ดังนั้น ยิ่งแผลอยู่ใกล้สมองมากเท่าไร ระยะเวลาฟักตัวจะยิ่งสั้นเท่านั้น เช่น ผู้ที่ถูกกัดที่หน้าและศีรษะรุนแรงมักจะมีระยะเวลาฟักตัวสั้น
เมื่อเชื้อเข้าสู่สมองแล้วจะทำให้เกิดการอักเสบ ส่งผลให้ผู้ป่วยมีอาการทางระบบประสาท หลังจากนั้นเชื้อโรคจะเดินทางกลับเข้าสู่เส้นประสาทส่วนปลายอีกครั้ง และเข้าสู่เนื้อเยื่อและอวัยวะต่าง ๆ ทั้งกล้ามเนื้อ ผิวหนัง ดวงตา หัวใจ ตับ ต่อมหมวกไต และที่สำคัญคือ “ต่อมน้ำลาย” ที่เชื้อจะสามารถแบ่งตัวเพิ่มจำนวนได้มากมาย เมื่อถูกสัตว์กัดจึงติดเชื้อที่มีอยู่ในน้ำลายของสัตว์นั่นเอง (ในบางครั้งเชื้ออาจเดินทางเข้าสู่สมองโดยไม่ต้องรอให้มีการแบ่งตัวเพิ่มจำนวนก็ได้ ซึ่งจะทำให้มีระยะเวลาฟักตัวของโรคสั้นกว่า 7 วัน หรือบางครั้งเชื้อก็อาจเข้าไปอาศัยอยู่ในเซลล์อื่น ๆ เช่น มาโครฟาจ (Macrophage) เป็นเวลานานก่อนที่จะออกมาสู่เซลล์ประสาทก็ได้ ซึ่งจะทำให้มีระยะเวลาฟักตัวของโรคยาว)
ระยะฟักตัวของโรคพิษสุนัขบ้า (ตั้งแต่ถูกกัดจนกระทั่งเกิดอาการ) คือ 5 วัน ถึง 8 ปี แต่ส่วนใหญ่แล้วจะเกิดขึ้นในช่วง 20-90 วันหลังจากที่ผู้ป่วยได้รับเชื้อ และมีส่วนน้อยที่จะพบอาการหลังจากได้รับเชื้อมาแล้วมากกว่า 1 ปี (แต่เคยมีรายงานว่าผู้ป่วยบางรายอาจใช้เวลาถึง 19 ปีก็มี) ทั้งนี้ระยะเวลาฟักตัวของโรคจะสั้นหรือยาวก็ขึ้นอยู่กับหลายปัจจัย คือ บริเวณที่ถูกกัด ความรุนแรงของบาดแผลที่ถูกกัด ชนิดของสัตว์ที่กัด ปริมาณของเชื้อที่เข้าไปในบาดแผล และวิธีปฏิบัติเกี่ยวกับการรักษาหลังถูกสัตว์กัด
อาการของโรคพิษสุนัขบ้า
อาการของผู้ป่วยที่เป็นโรคพิษสุนัขบ้าสามารถแบ่งออกได้เป็น 3 ระยะ คือ
- ระยะอาการนำของโรค (Prodrome) ผู้ป่วยจะมีอาการต่าง ๆ ที่ไม่จำเพาะ เช่น มีไข้ต่ำ ๆ ประมาณ 38-38.5 องศาเซลเซียส หนาวสั่น ปวดศีรษะ อ่อนเพลีย เบื่ออาหาร เจ็บคอ คลื่นไส้ อาเจียน ปวดท้อง ท้องเดิน อาจมีอาการกระสับกระส่าย ลุกลี้ลุกลน วิตกกังวล มีความรู้สึกกลัว นอนไม่หลับ อารมณ์เปลี่ยนแปลงง่าย และอาการจำเพาะที่แพทย์สามารถใช้ในการวินิจฉัยโรคนี้ได้ คือ บริเวณบาดแผลที่ถูกกัดอาจมีอาการปวดเสียว คัน ชา เย็น หรือปวดแสบปวดร้อน (โดยที่แผลอาจจะหายสนิทแล้วก็ได้) โดยจะเริ่มจากบริเวณบาดแผลก่อนแล้วจึงลามไปทั่วทั้งแขนและขา
-
ระยะปรากฏอาการทางระบบประสาท (Acute neurologic) เป็นอาการเฉพาะของโรคนี้ ซึ่งมักจะเกิดขึ้นภายหลังระยะอาการนำของโรคประมาณ 2-10 วัน ซึ่งในระยะนี้จะแบ่งอาการออกเป็น 3 แบบ ได้แก่
- แบบคลุ้มคลั่ง (Furious rabies) ซึ่งเป็นกลุ่มที่พบได้บ่อยที่สุดประมาณ 80% ของผู้ป่วยโรคพิษสุนัขบ้าทั้งหมด ในระยะแรก ๆ ผู้ป่วยอาจมีเพียงอาการไข้ สับสน เห็นภาพหลอน กระวนกระวาย ซึ่งจะเกิดบ่อยเมื่อถูกกระตุ้นจากสิ่งเร้า เช่น แสง เสียง เป็นต้น ต่อมาจะมีการแกว่งของระดับความรู้สึกตัว คือ เดี๋ยวดี เดี๋ยวไม่ดีสลับกันไป ซึ่งในขณะที่ความรู้สึกตัวดี ผู้ป่วยจะพูดคุยตอบโต้ได้เป็นปกติ แต่ในขณะที่ความรู้สึกตัวไม่ดี ผู้ป่วยจะมีอาการกระวนกระวาย ผุดลุกผุดนั่ง เดินเพ่นพ่าน อยู่นิ่งไม่ได้ คลุ้มคลั่ง เอะอะอาละวาด ต่อมาผู้ป่วยจะมีอาการกลัวน้ำ (Hydrophobia; ตอนดื่มน้ำจะปวดเกร็งกล้ามเนื้อคอหอยทำให้กลืนไม่ได้ แล้วไม่กล้าดื่มน้ำทั้ง ๆ ที่กระหายน้ำมาก หรือบางรายแม้แต่จะกล่าวถึงน้ำก็กลัวแล้ว) กลัวลม (Aerophobia; เพียงแค่เป่าลมเข้าที่หน้าหรือคอก็จะมีอาการผวา เมื่อผู้ป่วยหายใจเข้าหรือมีลมมากระทบหน้า กระทบกล้ามเนื้อกะบังลม และกล้ามเนื้อของกล่องเสียง ก็จะทำให้เกิดการแข็งเกร็งหดตัวผิดปกติและก่อให้เกิดความเจ็บปวด ทำให้ไม่อยากหายใจเข้า ดูคล้ายคนกำลังสำลักอากาศ) ซึ่งจะพบได้เกือบทุกราย แต่ไม่จำเป็นต้องพบร่วมกันทั้งสองอาการก็ได้ และอาการเหล่านี้จะหายไปเมื่อผู้ป่วยเริ่มเข้าสู่ระยะไม่รู้สึกตัว นอกจากนี้ ยังพบอาการถอนหายใจเป็นพัก ๆ (มักพบในระยะหลังของโรค) และอาการผิดปกติของระบบประสาทอัตโนมัติ เช่น น้ำลายไหล น้ำตาไหล เหงื่อออกมาก ขนลุก และในผู้ชายอาจมีอาการแข็งตัวของอวัยวะเพศและหลั่งน้ำอสุจิบ่อย ซึ่งเกิดขึ้นเองโดยไม่ตั้งใจ และในที่สุดผู้ป่วยจะเกิดอาการซึม หมดสติ หยุดหายใจ และเสียชีวิตภายใน 7 วัน (โดยเฉลี่ยคือ 5 วัน) หลังจากเริ่มแสดงอาการ
- แบบอัมพาต (Paralytic rabies) ซึ่งเป็นกลุ่มที่พบได้รองลงมาประมาณ 20% ผู้ป่วยมักมีอาการไข้ร่วมกับกล้ามเนื้อแขนขาและทั่วร่างกายอ่อนแรง มีอาการกลั้นปัสสาวะไม่อยู่ พบอาการกลัวน้ำและกลัวลมประมาณ 50% ผู้ป่วยกลุ่มนี้มักจะเสียชีวิตช้ากว่าแบบคลุ้มคลั่ง คือ เฉลี่ยประมาณ 13 วัน (ในบางครั้งผู้ป่วยกลุ่มนี้แพทย์อาจแยกจากกลุ่มอาการกิลเลนบาร์เร (Guillain-Barré syndrome) ได้ยาก)
- แบบแสดงอาการไม่ตรงต้นแบบ (Non-classic) ซึ่งพบได้ในผู้ป่วยบางราย โดยเฉพาะอย่างยิ่งในผู้ป่วยที่ถูกค้างคาวกัด ในระยะแรกผู้ป่วยอาจมีอาการปวดประสาทหรือกล้ามเนื้ออ่อนแรง ต่อมาจะมีอาการแขนขาซีกหนึ่งเป็นอัมพาตหรือชา มีอาการชักและการเคลื่อนไหวผิดปกติ แต่มักไม่พบอาการกลัวน้ำ กลัวลม และอาการผิดปกติของระบบประสาทอัตโนมัติดังผู้ป่วยแบบคลุ้มคลั่ง
-
ระยะไม่รู้สึกตัว หรือ ระยะสุดท้าย (Coma) ผู้ป่วยทุกรายไม่ว่าจะมีอาการแสดงแบบใดเมื่อเข้าสู่ระยะสุดท้ายนี้จะมีอาการหมดสติและเสียชีวิตจากระบบหายใจและไหลเวียนโลหิตล้มเหลว รวมทั้งหัวใจเต้นผิดจังหวะ ภายใน 1-3 วันหลังมีอาการไม่รู้สึกตัว ถ้าผู้ป่วยมาโรงพยาบาลในระยะนี้แพทย์อาจวินิจฉัยโรคได้ยาก เพราะอาจเข้าใจผิดคิดว่าเกิดจากโรคสมองอักเสบจากสาเหตุอื่นได้
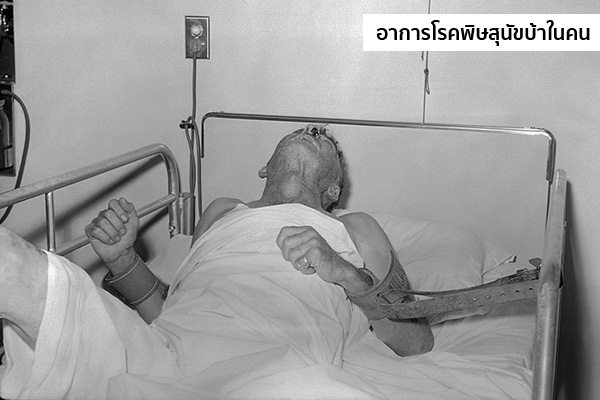
IMAGE SOURCE : en.wikipedia.org (by Centers for Disease Control and Prevention) อนึ่ง สำหรับในสัตว์ อาการจะคล้าย ๆ ในคน แต่การกำเนิดของโรคจะเร็วกว่าและเสียชีวิตเร็วกว่าในคน
อาการโรคพิษสุนัขบ้าในสุนัข/ในแมว
สุนัข แมว หรือสัตว์เลี้ยงลูกด้วยนมที่เป็นโรคพิษสุนัขบ้าจะแบ่งอาการออกเป็น 2 แบบ ได้แก่
- แบบดุร้าย ส่วนใหญ่สุนัขที่เป็นโรคพิษสุนัขบ้ามักจะแสดงอาการแบบดุร้าย โดยในระยะแรกเริ่มสุนัขจะมีลักษณะผิดไปจากเดิม เช่น สุนัขที่เคยคลุกคลีกับเจ้าของจะแยกตัวและมีอารมณ์หงุดหงิด หรือสุนัขที่ไม่เคยคลุกคลีกับเจ้าของกลับมาคอยเคล้าเคลียเจ้าของ แล้วอีก 2-3 วันต่อมาจะเข้าสู่ระยะตื่นเต้น โดยสุนัขจะหมกตัวอยู่ตามมุมมืด ตอบสนองได้ไวต่อเสียงและสิ่งกระตุ้นต่าง ๆ ต่อมาสุนัขจะมีอาการกระวนกระวาย อาจแสดงอาการงับแมลงหรือวัตถุที่ขวางหน้า เช่น ก้อนหิน ดิน เศษไม้ แล้วจะเริ่มออกมาวิ่งพล่าน ดุร้าย กัดคน สัตว์ และทุกสิ่งที่ขวางหน้า สุนัขจะมีอาการเสียงเห่าหอนผิดปกติ ลิ้นห้อย น้ำลายไหลยืด ต่อมาจะมีอาการขาอ่อนเปลี้ยลง ลำตัวแข็งทื่อ ซึ่งสุนัขจะแสดงอาการในระยะตื่นเต้นนี้ประมาณ 1-7 วัน ในช่วงสุดท้ายอาจมีอาการชักแล้วตาย หรือเข้าสู่อาการระยะสุดท้ายคือ ระยะอัมพาต โดยสุนัขจะเกิดอาการอัมพาตทั้งตัว สุนัขจะล้มลงแล้วลุกขึ้นไม่ได้และมักจะตายภายใน 2-3 วัน
- แบบเซื่องซึม จะค่อนข้างสังเกตได้ยากเพราะจะแสดงอาการป่วยเหมือนสัตว์เป็นโรคอื่น ๆ เช่น โรคหวัด สุนัขที่แสดงอาการแบบเซื่องซึมจะมีไข้ ซึม นอนซม ไม่กินอาหารและน้ำ ชอบอยู่ในที่มืด ๆ เงียบ ๆ และไม่แสดงอาการดุร้าย แต่จะกัดหรืองับคนหรือสัตว์อื่นเมื่อถูกรบกวนหรือถูกบังคับหรือเมื่อผู้เลี้ยงเอาน้ำ อาหารหรือยาไปให้ หรืออาจแสดงอาการคล้ายกับมีก้างหรือกระดูกติดคอ เช่น ไอ ใช้ขาตะกุยคอ ต่อมาเมื่ออาการกำเริบมากขึ้นจะเดินโงนเงนเปะปะ เป็นอัมพาตทั้งตัว และมักตายภายใน 10 วันหลังแสดงอาการ (ส่วนใหญ่คือประมาณ 4-6 วัน) โดยไม่แสดงอาการกลัวน้ำแบบที่พบในคน


ข้อสังเกตเพิ่มเติม : สุนัขตัวผู้จะเป็นโรคพิษสุนัขบ้ามากกว่าสุนัขตัวเมีย, สุนัขที่มีอายุน้อยจะเป็นโรคพิษสุนัขบ้ามากกว่าสุนัขที่มีอายุมาก และลูกสุนัขทุกอายุจะมีโอกาสเป็นโรคพิษสุนัขบ้าได้เช่นเดียวกับสุนัขโต
การวินิจฉัยโรคพิษสุนัขบ้า
เนื่องจากอาการของโรคพิษสุนัขบ้าในช่วงระยะอาการนำของโรคจะเป็นอาการที่ไม่จำเพาะ และอาการแสดงในระยะปรากฏอาการทางระบบประสาทในช่วงแรกก็คล้ายกับโรคสมองอักเสบจากเชื้ออื่น ๆ รวมทั้งประวัติการถูกสัตว์กัดในผู้ป่วยที่อาจจะไม่ชัดเจน แพทย์จึงต้องอาศัยการตรวจทางห้องปฏิบัติการที่จำเพาะเพื่อช่วยยืนยันการวินิจฉัยว่าอาการที่ปรากฏนั้นจากโรคพิษสุนัขบ้าไม่ใช่จากเชื้ออื่น ๆ เพราะถ้าเป็นเชื้ออื่นบางชนิด เช่น เชื้อไวรัส แพทย์จะให้การรักษาโดยการให้ยาที่จำเพาะต่อไวรัสเริม เป็นต้น โดยวิธีการตรวจทางห้องปฏิบัติการดังกล่าวนั้น ได้แก่
- Direct fluorescent antibody test เป็นการตัดชิ้นเนื้อผิวหนังบริเวณคอ แล้วนำมาตรวจหาเชื้อไวรัสด้วยวิธีการใช้สารเรืองแสง ซึ่งจะพบเชื้ออยู่บริเวณเส้นประสาทใต้ต่อมขน ซึ่งเป็นวิธีที่มีความแม่นยำสูง
- RT-PCR เป็นการตรวจหาเชื้อไวรัสจากน้ำลาย น้ำไขสันหลัง หรือเนื้อเยื่ออื่น ๆ จากผู้ป่วย โดยเป็นการตรวจหาสารพันธุกรรมที่จำเพาะต่อเชื้อไวรัส ซึ่งเป็นวิธีที่มีความแม่นยำสูงเช่นกัน แต่มีราคาแพง
- การตรวจหาสารภูมิต้านทานที่จำเพาะต่อเชื้อไวรัส ซึ่งเป็นวิธีที่มีความแม่นยำไม่ดีนัก
- ในกรณีที่ผู้ป่วยเสียชีวิตแล้ว เมื่อนำศพไปผ่าพิสูจน์จะพบลักษณะของเซลล์ประสาทที่มีความจำเพาะกับโรคนี้มาก ที่เรียกว่า “เนกริบอดีส์” (Negri bodies) อยู่ภายในเซลล์
ส่วนการตรวจทางห้องปฏิบัติการอื่น ๆ ที่ไม่จำเพาะต่อโรคพิษสุนัขบ้า อาจใช้ตรวจเพื่อช่วยแยกโรคอื่น ๆ ในเบื้องต้นได้ ได้แก่
- การตรวจเลือดซีบีซี (CBC) ส่วนใหญ่จะพบว่าปกติ ซึ่งจะแตกต่างจากเชื้อแบคทีเรียที่ทำให้เกิดโรคสมองอักเสบที่เม็ดเลือดขาวของผู้ป่วยจะขึ้นสูง
- การตรวจน้ำไขสันหลัง ซึ่งจะพบเม็ดเลือดขาวสูง เพราะโดยปกติในน้ำไขสันหลังจะไม่มีเซลล์เม็ดเลือดขาว
- การถ่ายภาพสมองด้วยคลื่นแม่เหล็กไฟฟ้า (MRI) ซึ่งจะไม่พบความผิดปกติ
สิ่งที่ตรวจพบในผู้ป่วยโรคพิษสุนัขบ้า
- แพทย์มักตรวจพบว่า ผู้ป่วยมีไข้ สับสน กระวนกระวาย เอะอะอาละวาด และที่สำคัญคือ อาการกลัวน้ำและกลัวลม บางรายอาจมีอาการแขนขาอ่อนแรง อัมพาตครึ่งซีก ชัก หรือหมดสติ
การพิจารณาความเสี่ยงต่อการติดเชื้อพิษสุนัขบ้าจากลักษณะการสัมผัสกับสัตว์
ในการจะพิจารณาว่าผู้ป่วยรายใดที่ถูกสัตว์สัมผัส กัด หรือข่วน จำเป็นต้องฉีดวัคซีนพิษสุนัขบ้าและอิมมูนโกลบูลินหรือไม่นั้น ในแต่ละประเทศจะมีแนวทางการรักษาที่ไม่เหมือนกัน ทั้งนี้เป็นเพราะการควบคุมการฉีดวัคซีนป้องกันโรคพิษสุนัขบ้าในสัตว์มีความเข้มงวดแตกต่างกันและมีความชุกชุมของสัตว์ที่เป็นโรคไม่เท่ากัน สำหรับในประเทศไทยนั้นมีแนวทางปฏิบัติดังนี้
| ระดับความเสี่ยงของการสัมผัสโรค | ลักษณะการสัมผัส | แนวทางการปฏิบัติ |
|---|---|---|
| ระดับที่ 1 (การสัมผัสที่ไม่ติดโรค) | 1. ถูกตัวสัตว์ ป้อนอาหาร ป้อนน้ำ โดยที่ผิวหนังไม่มีแผลหรือรอยถลอก 2. ถูกสัตว์เลีย สัมผัสน้ำลายหรือเลือดของสัตว์ โดยที่ผิวหนังไม่มีแผลหรือรอยถลอก | 1. ล้างบริเวณที่สัมผัส 2. ไม่ต้องฉีดวัคซีนพิษสุนัขบ้า |
| ระดับที่ 2 (การสัมผัสที่มีโอกาสติดโรค) | 1. ถูกเลีย โดยน้ำลายถูกผิวหนังที่แผลหรือรอยถลอกหรือรอยขีดข่วน 2. ถูกงับเป็นรอยช้ำที่ผิวหนัง โดยไม่มีเลือดออกหรือเลือดออกซิบ ๆ 3. ถูกข่วนที่ผิวหนังเป็นรอยถลอก มีเลือดออกซิบ ๆ | 1. ล้างและรักษาแผล 2. ฉีดวัคซีนพิษสุนัขบ้า (Rabies vaccine)* |
| ระดับที่ 3 (การสัมผัสที่มีโอกาสติดโรคสูง) | 1. ถูกเลีย หรือน้ำลายสิ่งคัดหลั่งถูกเยื่อบุของตา จมูก ปาก หรือแผลลึก แผลที่มีเลือดออก 2. ถูกข่วน จนผิวหนังขาดและมีเลือดออก 3. ถูกกัด โดยฟันสัตว์แทงทะลุผ่านผิวหนัง เป็นแผลเดียวหรือหลายแผลและมีเลือดออก 4. มีแผลที่ผิวหนัง และสัมผัสกับสิ่งคัดหลั่งจากร่างกายสัตว์ ซากสัตว์ เนื้อสมองของสัตว์ รวมทั้งการชำแหละซากสัตว์ และลอกหนังสัตว์*** 5. กินอาหารที่ปรุงจากสัตว์หรือผลิตภัณฑ์จากสัตว์ที่เป็นโรคพิษสุนัขบ้า | 1. ล้างและรักษาแผล 2. ฉีดวัคซีนพิษสุนัขบ้า (Rabies vaccine)* และอิมมูนโกลบูลิน (Rabies immune globulin)** โดยเร็วที่สุด |
หมายเหตุ :
* จะหยุดฉีดเมื่อสัตว์ (เฉพาะสุนัขและแมว) เป็นปกติตลอดระยะเวลากักขังเพื่อดูอาการ 10 วัน
** กรณีที่ถูกกัดเป็นแผลที่บริเวณใบหน้า ศีรษะ คอ มือ และนิ้วมือ หรือเป็นแผลลึก แผลฉีกขาดมาก หรือถูกกัดมาหลายแผล ถือว่ามีความเสี่ยงต่อการเกิดโรคสูงและมักมีระยะเวลาฟักตัวของโรคสั้น แพทย์จึงจำเป็นต้องฉีดอิมมูนโกลบูลินโดยเร็วที่สุด (แต่ถ้าฉีดวัคซีนพิษสุนัขบ้าเข็มแรกไปแล้ว 7 วัน ก็ไม่ต้องฉีดอิมมูนโกลบูลิน เนื่องจากผู้ป่วยจะมีภูมิคุ้มกันเกิดขึ้นแล้ว) และต้องให้ความสำคัญอย่างยิ่งต่อการล้างแผลด้วยน้ำสะอาดกับสบู่ เนื่องจากผู้ที่ถูกกัดและได้รับการรักษาแต่เสียชีวิตจะเป็นผู้ที่ถูกกัดที่ใบหน้า ศีรษะ คอ แทบทั้งสิ้น
*** พิจารณาความเสี่ยงมากน้อยตามลักษณะเป็นราย ๆ ไป
การปฐมพยาบาลและแนวทางปฏิบัติเมื่อสัมผัสโรคพิษสุนัขบ้า
ผู้ที่ถูกสุนัข แมว ค้างคาว สัตว์ป่า สัตว์แทะ หรือปศุสัตว์กัด ข่วน หรือเลีย ควรปฏิบัติดังนี้
- ให้รีบฟอกล้างบาดแผลด้วยน้ำสะอาด (เช่น น้ำขวด น้ำก๊อก หรือน้ำต้มสุก) กับสบู่ หรือล้างแผลด้วยน้ำเกลือล้างแผล Normal saline โดยเร็วที่สุด โดยควรล้างหลาย ๆ ครั้งเพื่อช่วยลดปริมาณของเชื้อพิษสุนัขบ้าที่บาดแผลและล้างให้ลึกถึงก้นแผลอย่างน้อย 15 นาที (ขั้นตอนนี้สามารถช่วยกำจัดเชื้อพิษสุนัขบ้าออกจากบริเวณบาดแผลได้อย่างมีประสิทธิภาพ) แล้วให้เช็ดแผลด้วยน้ำยาฆ่าเชื้อ เช่น สารละลายโพวิโดน-ไอโอดีน (Povidone-iodine) หรือฮิบิเทนในน้ำ (Hibitane in water) แต่ถ้าไม่มีให้ใช้แอลกอฮอล์ชนิด 70% หรือทิงเจอร์ไอโอดีน โดยให้เช็ดจนกว่าแผลจะสะอาดไม่เหลือคราบ และอย่าใส่สิ่งอื่น ๆ เช่น ครีม เกลือ ขี้ผึ้งบาล์ม (ยาหม่อง) หรือยาฉุนลงในแผล และไม่ควรใช้รองเท้าตบแผล เพราะอาจทำให้เชื้อกระจายไปรอบบริเวณที่เกิดแผลได้ง่าย และอาจมีเชื้อโรคอื่นเข้าไปด้วยทำให้เกิดแผลอักเสบ
- ถ้ามีเลือดออก ควรปล่อยให้เลือดไหลออก อย่าบีบหรือเค้นบาดแผล เพราะจะทำให้เชื้อกระจายไปยังส่วนอื่น
- รีบไปพบแพทย์/สถานพยาบาลใกล้บ้านโดยเร็วที่สุดทันที อย่านิ่งนอนใจ เพราะอาจสายเกินไป เพื่อที่แพทย์จะได้ประเมินและทำการรักษาอย่างเหมาะสมต่อไป เช่น การทำความสะอาดบาดแผลและรักษาบาดแผล การให้ยาปฏิชีวนะหรือยาแก้ปวดตามอาการ การฉีดยาป้องกันบาดทะยัก รวมถึงการฉีดวัคซีนพิษสุนัขบ้าและอิมมูนโกลบูลินเพื่อป้องกันโรคพิษสุนัขบ้าด้วย (แพทย์อาจพิจารณาไม่ฉีดวัคซีนให้ในกรณีไม่มีแผลหรือรอยถลอก เป็นเพียงการถูกเลียหรือสัมผัสน้ำลายสัตว์บริเวณผิวหนังปกติ) หากแพทย์อนุญาตให้กลับบ้านแล้ว หลังจากนั้นถ้ารู้สึกว่ามีความผิดปกติเกิดขึ้น เช่น ปวดแผลมากขึ้น มีอาการบวมขึ้น หรือมีไข้ตัวร้อน ควรรีบกลับไปพบแพทย์เพื่อตรวจหาภาวะแทรกซ้อน
- ควรกักขังและเฝ้าดูอาการสัตว์ที่ก่อเหตุเป็นเวลาอย่างน้อย 10 วัน (ไม่ควรกำจัดสัตว์โดยไม่จำเป็น ควรปล่อยให้สัตว์ตายเอง เพราะจะทำให้ตรวจพบเชื้อได้ง่ายและแน่นอนกว่า) แต่ในกรณีที่สัตว์นั้นดุร้าย กัดคน หรือกัดสัตว์อื่น หรือสัตว์นั้นจับตัวหรือหาตัวได้ยาก เช่น สัตว์ป่า ค้างคาว หนู สุนัขหรือแมวจรจัดที่อาจหนีหายไป หรือไม่สามารถกักตัวสัตว์ไว้ได้ ถ้าเป็นไปได้ควรหาทางกำจัดแล้วนำซากสัตว์นั้นส่งตรวจ แต่ถ้าเป็นไปไม่ได้ก็ควรรีบไปพบแพทย์เพื่อพิจารณาฉีดยาป้องกัน
-
หากสัตว์ตายแล้วให้นำซากส่งตรวจหาเชื้อที่ห้องปฏิบัติการของโรงพยาบาล ซึ่งในการส่งซากตรวจควรส่งให้เร็วที่สุดภายใน 24 ชั่วโมง (ในขณะเก็บซากสัตว์ควรสวมถุงมือยางและล้างมือหลังจากเก็บซากให้สะอาด) และควรส่งตรวจเฉพาะส่วนหัวของสัตว์ (เชื้อและลักษณะการเปลี่ยนแปลงของเนื้อเยื่อที่ชัดเจนที่สามารถวินิจฉัยโรคได้อย่างแม่นยำจะอยู่ที่สมอง) หรือหากเป็นสัตว์ตัวเล็กก็สามารถส่งตรวจได้ทั้งตัว
- สัตว์ที่ส่งตรวจจะต้องใส่ถุงพลาสติกให้มิดชิด ห่อด้วยกระดาษหลาย ๆ ชั้น แล้วใส่ถุงพลาสติกอีกชั้นหนึ่งและปิดปากถุงให้สนิทเพื่อป้องกันไม่ให้เชื้อไวรัสแพร่กระจาย จากนั้นให้ไปใส่ในภาชนะเก็บความเย็นที่บรรจุน้ำแข็งให้เย็นตลอดเวลา เช่น กระติก กล่องโฟม พร้อมกับปิดชื่อ-นามสกุล ที่อยู่ เบอร์โทรศัพท์ของผู้ส่งตรวจ วันเดือนปีที่เก็บตัวอย่างส่งตรวจ ประวัติของสัตว์ ชนิด เพศ อายุ สี และอาการป่วย แล้วรีบนำส่งห้องปฏิบัติการของโรงพยาบาลทันที
- สิ่งที่ต้องระวังให้มากคือ ผู้ที่ตัดหัวสัตว์จะต้องไม่มีแผลที่มือและต้องใส่ถุงมือยางหนา ส่วนซากสัตว์ที่เหลือให้ฝังลึกประมาณ 50 เซนติเมตร มีดที่ใช้หลังตัดหัวสัตว์และเครื่องมือที่ใช้ต้องนำไปต้มให้เดือดประมาณ 30 นาทีเพื่อฆ่าเชื้อ และบริเวณที่ตัดหัวสัตว์จะต้องล้างทำความสะอาดด้วยผงซักฟอกหรือน้ำยาฆ่าเชื้อโรคทันที

IMAGE SOURCE : www.wikihow.com
คำแนะนำและข้อควรรู้เกี่ยวกับโรคพิษสุนัขบ้า
- เมื่อถูกสัตว์ที่เป็นโรคหรือสงสัยว่าเป็นโรคพิษสุนัขบ้ากัด ข่วน หรือสัมผัสใกล้ชิด ควรรีบฟอกล้างแผลด้วยน้ำสะอาดกับสบู่ทันที แล้วรีบไปที่สถานพยาบาลใกล้บ้านทันทีเพื่อรับการดูแลรักษาอย่างถูกต้อง รวมทั้งฉีดยาป้องกัน ผู้ป่วยไม่ควรรักษาด้วยตนเองโดยใช้วิธีพื้นบ้านหรือปล่อยปละละเลยไม่ไปรักษาเป็นอันขาด โดยเฉพาะอย่างยิ่งเมื่อถูกลูกสุนัขหรือแมวกัดหรือข่วน ก็ไม่ควรประมาทว่าจะไม่เป็นอะไร
- ในบางครั้งพบว่าหลังจากถูกสัตว์กัดหรือข่วน แม้จะไม่ได้รับการรักษาอย่างถูกต้องก็ไม่เห็นเป็นอะไรหรือมีอันตรายใด ๆ ก็อาจทำให้เกิดความประมาทได้ แต่ความจริงแล้วผู้ที่ถูกสัตว์กัดหรือข่วน ไม่จำเป็นต้องเป็นโรคนี้กันทุกราย ทั้งนี้อาจเป็นเพราะสัตว์ที่กัดไม่มีเชื้อพิษสุนัขบ้า หรืออาจได้รับเชื้อเพียงจำนวนน้อย หรือบาดแผลมีความรุนแรงน้อยจนไม่ทำให้เกิดโรคก็เป็นได้
- ประโยชน์ของการฉีดวัคซีนป้องกันโรคพิษสุนัขบ้าแบบป้องกันล่วงหน้า (Pre-exposure prophylaxis) คือ หากถูกสัตว์กัด การฉีดวัคซีนกระตุ้นอีกเพียง 1-2 เข็ม ร่างกายก็จะมีภูมิต้านทานที่สูงพอในการป้องกันโรคอย่างได้ผล รวมทั้งไม่เสี่ยงต่อการแพ้หรือเจ็บปวดบริเวณแผลจากการฉีดอิมมูนโกลบูลิน
- แม้จะยังไม่มีข้อพิสูจน์ว่าโรคนี้สามารถติดต่อจากคนสู่คนได้อย่างชัดเจน แต่ก็มีรายงานพบผู้ป่วยที่ติดโรคนี้จากการปลูกถ่ายกระจกตาหรืออวัยวะ ดังนั้น เมื่อมีการสัมผัสกับผู้ป่วย เช่น ถูกผู้ป่วยกัด เยื่อบุหรือบาดแผลไปสัมผัสถูกสิ่งคัดหลั่งของผู้ป่วย ก็ควรปรึกษาแพทย์เพื่อพิจารณาฉีดยาป้องกันแบบเดียวกับการสัมผัสโรคจากสัตว์ที่เป็นโรคพิษสุนัขบ้า
- โรคนี้ถ้ามีอาการแสดงแล้ว (เชื้อพิษสุนัขบ้าเข้าสู่เส้นประสาทส่วนปลายได้แล้ว) ผู้ป่วยมักจะเสียชีวิตทุกราย เพราะในปัจจุบันยังไม่มียาตัวไหนหรือวิธีรักษาใดที่จะฆ่าเชื้อไวรัสหรือรักษาให้หายได้ (แม้ว่าแพทย์จะให้การดูแลผู้ป่วยเป็นอย่างดีในห้องไอซียู (ICU) ก็ตาม และแม้จะเคยมีรายงานว่ามีผู้ป่วยที่รอดชีวิต แต่ที่ผ่านมาทั่วโลกก็มีผู้ป่วยที่รอดชีวิตเพียง 6 รายเท่านั้น โดยใน 5 รายนั้นมีประวัติว่าได้รับวัคซีนป้องกันโรคพิษสุนัขบ้ามาก่อน ส่วนอีก 1 รายไม่เคยได้รับวัคซีน แต่ติดเชื้อมาจากค้างคาว ด้วยเหตุนี้จึงมีการตั้งข้อสังเกตว่า เชื้อพิษสุนัขบ้าสายพันธุ์ที่มีอยู่ในค้างคาวอาจก่อโรคได้ไม่รุนแรงเท่าสายพันธุ์ที่มีอยู่ในสุนัข) และประกอบกับการที่ผู้ป่วยในบ้านเรามักจะไม่ได้รับการฉีดยาป้องกันโดยความรู้เท่าไม่ถึงการณ์เป็นส่วนใหญ่ อัตราการเสียชีวิตจึงคิดเป็น 100%
- หญิงตั้งครรภ์สามารถรับการฉีดวัคซีนป้องกันโรคพิษสุนัขบ้าและอิมมูนโกลบูลินได้โดยไม่มีผลข้างเคียงกับทารกในครรภ์
- วันที่ 28 กันยายน ของทุกปี คือ “วันป้องกันโรคพิษสุนัขบ้า” ซึ่งในวันดังกล่าวจะมีการจัดงานและรณรงค์ให้ความรู้เรื่องพิษสุนัขบ้ากันอย่างแพร่หลายทั่วโลก ทั้งนี้เพื่อเป็นการรำลึกและเป็นเกียรติแก่ หลุยส์ ปาสเตอร์ (Louis Pasteur) ซึ่งเป็นผู้คิดค้นวัคซีนป้องกันโรคพิษสุนัขบ้าที่เสียชีวิตไปเมื่อวันที่ 28 กันยายน พ.ศ.2438
- โรคพิษสุนัขบ้าสามารถพบได้ตลอดทั้งปี ไม่ใช่เฉพาะหน้าร้อนอย่างที่หลายคนเข้าใจ เพราะโรคนี้เกิดจากเชื้อไวรัส ไม่ใช่เกิดจากความเครียดที่มาจากความร้อน
- ผู้ที่เสียชีวิตด้วยโรคนี้ส่วนใหญ่เป็นเพราะถูกกัดโดยสุนัขจรจัดหรือสุนัขที่มีเจ้าของแต่ไม่ได้รับการฉีดวัคซีนป้องกันโรคพิษสุนัขบ้า
- จากสถิติพบว่า ผู้เสียชีวิตด้วยโรคพิษสุนัขบ้าจะเป็นผู้ชายมากกว่าผู้หญิง
- กว่า 90% ของผู้ที่เสียชีวิตด้วยโรคนี้ เป็นเพราะผู้ป่วยไม่ไปพบแพทย์เพื่อรับการฉีดวัคซีนหลังจากถูกสัตว์กัด
- โปรดทราบว่า “การช่วยเหลือสุนัขจรจัดโดยการให้อาหาร แต่ไม่นำสุนัขไปฉีดวัคซีนป้องกันโรคพิษสุนัขบ้าและคุมกำเนิด จะเป็นการเพิ่มจำนวนสุนัขจรจัดและแพร่กระจายโรคพิษสุนัขบ้า”
- ความเชื่อผิด ๆ เกี่ยวกับโรคพิษสุนัขบ้าที่พบบ่อย เช่น โรคพิษสุนัขบ้าเป็นเฉพาะในสุนัขเท่านั้น, หลังถูกกัดให้รดน้ำมนต์จะช่วยรักษาโรคนี้ได้, เมื่อถูกสุนัขกัดให้ตัดหูตัดหางสุนัขจะช่วยให้สุนัขไม่เป็นโรคนี้, เมื่อถูกสุนัขกัดให้ฆ่าสุนัขให้ตายแล้วเอาตับสุนัขมากินจะไม่ป่วยเป็นโรคนี้, คนท้องห้ามฉีดวัคซีนป้องกันโรคพิษสุนัขบ้า, วัคซีนพิษสุนัขบ้าที่ฉีดรอบสะดือ 14 เข็ม หรือ 21 เข็ม ถ้าหยุดฉีดต้องเริ่มใหม่ ฯลฯ ซึ่งความเชื่อเหล่านี้จะทำให้ผู้ที่ถูกสุนัขที่มีเชื้อกัดไม่ไปพบแพทย์เพื่อฉีดยาป้องกันและทำให้เสียชีวิตในเวลาต่อมา
- หากมีข้อสงสัยเพิ่มเติมสามารถติดต่อได้ที่ สำนักควบคุม ป้องกัน และบำบัดโรคสัตว์ โทร 02-653-4444 ต่อ 4145
ขอขอบคุณบทความจาก www.medthai.com
 นโยบายการใช้คุกกี้ (Cookies Policy)
นโยบายการใช้คุกกี้ (Cookies Policy)
